Введение
Бронхиальная астма хроническое заболевание лёгких, поражающее людей всех возрастных групп. Причём с каждым годом возрастает количество детей, страдающих бронхиальной астмой и уменьшается средний возраст людей, страдающих от хронической бронхиальной астмы [1]. Оно может протекать в виде единичных, эпизодических приступов, либо иметь тяжёлое течение с астматическим статусом и летальным исходом [1]. Поэтому одной из активно развивающихся областей на стыке медицины и прикладной радиоэлектроники является разработка электронных устройств, предназначенных для мониторинга жизнедеятельности пациента [2] и диагностики заболеваний бронхолёгочной системы [3].
К сожалению, несмотря на научные достижения в области изучения этиологии и разработки новых лекарственных средств для лечения бронхиальной астмы, до настоящего времени не разработаны методы и устройства, позволяющие осуществлять неинвазивную диагностику изменений в бронхолёгочной системе у детей раннего возраста без причинения вреда здоровью пациента [4, 5], а это может приводить к поздней постановке диагноза и, соответственно, возникновению осложнений. В связи с этим разработка новых современных неинвазивных методов диагностики заболеваний бронхолёгочной системы, в том числе бронхиальной астмы, особенно у детей раннего возраста, а также систем мониторинга состояния пациента и контроля течения заболевания, является достаточно актуальной задачей.
Методы диагностики бронхиальной астмы
В настоящее время для диагностики бронхиальной астмы применяют различные методы диагностики [6], в том числе общий и биохимический анализ крови, анализ мокроты, спирометрия [7, 8] и т.д. Однако перечисленные методы имеют существенный недостаток – для их применения требуется определённое время, которого при остром приступе болезни может и не быть. Кроме того, для проведения спирометрического исследования от пациента требуется выполнения определённых дыхательных маневров.
Спирография выполняется путём регистрации скоростных показателей вдыхаемого и выдыхаемого воздуха и оценки времени фазы дыхания. Метод основан на применении в качестве регистрирующего устройства турбины, вращение которой регистрируется электромагнитным методом, а также воздуховода, в котором расположена турбина, и персонального компьютера, оснащенного соответствующим программным обеспечением.
Недостатком способа является низкая информативность: данный метод диагностики предназначен для исследования скоростных и объемных показателей функции внешнего дыхания, что требует выполнения трех дыхательных маневров: максимального вдоха и выдоха для регистрации жизненной емкости легких (ЖЕЛ), теста форсированного выдоха после максимального вдоха – для регистрации кривой поток-объем и определения форсированной жизненной емкости легких (ФЖЕЛ), а также теста минутной вентиляции легких. Выполнение названных тестов предъявляет повышенные требования к резервным возможностям дыхательной системы больного человека, что затруднительно или порой невозможно у тяжелых больных, стариков и детей, что ограничивает область применения метода.
В случае необходимости диагностики бронхиальной астмы у детей раннего возраста выполнение подобных маневров весьма затруднительно или вовсе невозможно. Поэтому в данном случае прибегают к другим методам обследования: рентгенограмме органов грудной клетки, компьютерной томографии. Согласно «Клиническим рекомендациям по диагностике, лечению и профилактике тяжелой внебольничной пневмонии у взрослых» и «Федеральным клиническим рекомендациям по диагностике и лечению внебольничной пневмонии у детей» наиболее широко применяемым методом диагностики пневмонии, как у взрослых, так и у детей является проведение обзорной рентгенографии органов грудной клетки в передней прямой и боковой проекциях для выявления инфильтративных изменений в паренхиме легочной ткани.
Недостатком данного метода является то, что для получения рентгенограммы грудной клетки используется один из видов ионизирующего излучения — рентгеновское излучение, способное оказать вредное воздействие на пациента. Средняя индивидуальная доза облучения пациента при плёночной рентгенографии грудной клетки составляет 0,3 миллизиверта (мЗв). Кроме того, данный метод исследования не позволяет полноценно оценить состояние бронхолегочной системы, так как в результате обследования пациента мы получаем статичное изображение, не зависящее от фаз дыхания. Следует также учитывать, что в некоторых случаях рентгенография грудной клетки может быть не информативна (то есть, демонстрировать ложно-отрицательный результат). Такие ситуации могут быть обусловлены проекционным наслоением тени патологического очага на тень нормальной анатомической структуры (например, диафрагмы, средостения), малой интенсивностью очага (например, начальными воспалительными проявлениями), неадекватной проекцией исследования. Кроме того, частое применение данного метода обследования в процессе лечения для выявления динамики течения болезни недопустимо, так как суммарное доза облучения и оказанное им вредное воздействие превысит полезный эффект, достигнутый при лечении основного бронхолёгочного заболевания.
Наиболее информативным прибором для диагностики бронхолегочной патологии согласно Клиническим рекомендациям является компьютерная и магнитно-резонансная томография органов грудной клетки. Компьютерная томография (КТ) органов грудной клетки — это детальное послойное рентгеновское изображение органов, а также структур грудной клетки. Исследование даёт возможность успешно диагностировать заболевания лёгких.
Недостатком данного метода является то, что принцип действия томографа также основан на использовании рентгеновского излучения и все-таки существует небольшая вероятность развития осложнений из-за чрезмерно высокой дозы облучения, полученной пациентом. Так как детский постоянно растущий организм более чувствителен к действию радиации, КТ исследования могут проводиться детям только в случае крайней необходимости для постановки диагноза и не должны повторяться без строгих показаний.
Магнитно-резонансная томография (МРТ) – метод получения диагностических изображений, основанный на использовании явления ядерно-магнитного резонанса. МРТ позволяет получить детальное изображение органов и мягких тканей. Однако недостатком данного метода является то, что проведение данного обследования невозможно у пациентов с имплантами и имплантированными устройствами, так как имплантированные медицинские устройства, которые содержат металл, могут работать неправильно или испортиться во время исследования. Детям раннего возраста проведение данного исследования возможно только после применения седации (что оказывает негативное влияние на развивающуюся центральную нервную систему ребенка), так как пациент во время исследования должен лежать неподвижно. А также применение данного метода обследования невозможно при острых ситуациях, когда необходима быстрая диагностика и оказание своевременной помощи, так как МРТ занимает достаточно много времени. Кроме того, применение КТ и МРТ предусматривает использование достаточно дорогостоящего оборудования, которое есть в наличии далеко не во всех медицинских учреждениях.
В настоящее время в научной периодической печати появились работы посвящённые возможности диагностики респираторных заболеваний с помощью исследования особенностей выдоха пациента [9, 10] и применения акустических (звуковых) методов [11-13], возникающих из-за наличия излишнего количества мокроты в лёгких больного человека. Применение указанного метода в клинической медицинской практике несомненно, способно принести весьма существенные результаты [14-16]. Однако данный метод обладает существенным недостатком – он неспособен дать информацию о степени локализации заболевания, то есть о концентрации мокроты в той или иной части лёгких пациента.
Ещё одним из возможных методов обнаружения изменений в лёгких пациента является электроимпедансная томография (EIT) [17], однако проведения исследования требуется размещения на поверхности грудной клетки человека большого количества электродов, уменьшение числа которых которого приводит к резкому уменьшению разрешающей способности [18].
В работе [19] приведены результаты разработки и экспериментального исследования портативной био-импедансной системы для мониторинга сопротивления легких, которая представляет собой матрицу датчиков, размещаемую по периметру грудной клетки обследуемого пациента, и устройства визуализации. Недостаток данной системы состоит в том, что она не даёт информации о локализации изменений в лёгких, а способна измерить только интегральные показатели, характеризующие общее состояние лёгких пациента.
В настоящее большую популярность получили методы диагностики, позволяющие определять наличие изменений в бронхолёгочной системе человека и получать информацию о локализации данных изменений. Подобные методы основаны на использовании радио- и сверхвысокочастотного излучения [20-23]. Одной из потенциальных областей применения данных методов является определение изменений содержания жидкости в теле человека, в том числе в бронхолегочной системе [24]. При этом проводят исследование распространения электромагнитных волн через грудную клетку пациента: измеряют коэффициент прохождения посылаемых через грудную клетку сигналов и коэффициент отражения ЭМИ от неё, которые тесным образом связаны содержанием мокроты в лёгких [25, 26]. Методы, основанные на применении электромагнитного излучения, обладают высокой степенью информативности, сравнимой с рентгенографическим обследованием и компьютерной томографией. Но при этом не подвергают пациента воздействию вредного ионизирующего излучения, что позволяет применять подобные методы при продолжительном наблюдении динамики болезни и определении эффективности назначенных лекарственных средств. При этом не требуется выполнения пациентом каких-либо действий. Кроме того, данные методы диагностики могут быть реализованы на основе недорогих портативных устройств, что позволит существенно увеличить шансы своевременной диагностики заболевания и успешного выздоровления. Все перечисленные особенности делают методы, основанные на использовании радио- и сверхвысокочастотного излучения, многообещающими для диагностики заболеваний бронхолёгочной системы, в том числе и у детей раннего возраста.
В работе [27] предлагается вариант реализации устройства для определения вентиляции и кровенаполнения лёгких. Прибор реализован в виде двух матриц датчиков, размещаемых спереди и сзади грудной клетки пациента. Недостаток данного устройства состоит в необходимости выполнения специальной калибровочной процедуры с использованием особого средства калибровки, представляющего собой пакет с возможностью нагнетания в него шприцем заменителя крови. При этом время прихода в рабочее состояние составляет от 5 до 15 минут. После чего выполняется процедура калибровки. Кроме того, разрешающая способность прибора определяется количеством датчиков, которое невозможно увеличить выше определённого значения вследствие конечной площади поверхности грудной клетки, особенно у детей раннего возраста.
В настоящем исследовании предлагается способ неинвазивной диагностики бронхиальной астмы и определения локализации изменений в бронхолёгочной системе на основе исследования особенностей распространения СВЧ электромагнитного излучения через грудную клетку человека. Дополнительным преимуществом предлагаемого метода является то, что для проведения обследования не требуется выполнения какой-либо калибровочной процедуры. Немаловажным является то, что при проведении обследования пациент не подвергается какому-либо вредному воздействию, от пациента не требуется выполнения каких-либо действий, что позволяет применять данный метод диагностики для детей раннего возраста, а также осуществлять мониторинг состояния пациента в течение всего периода лечения.
Описание устройства диагностики бронхиальной астмы
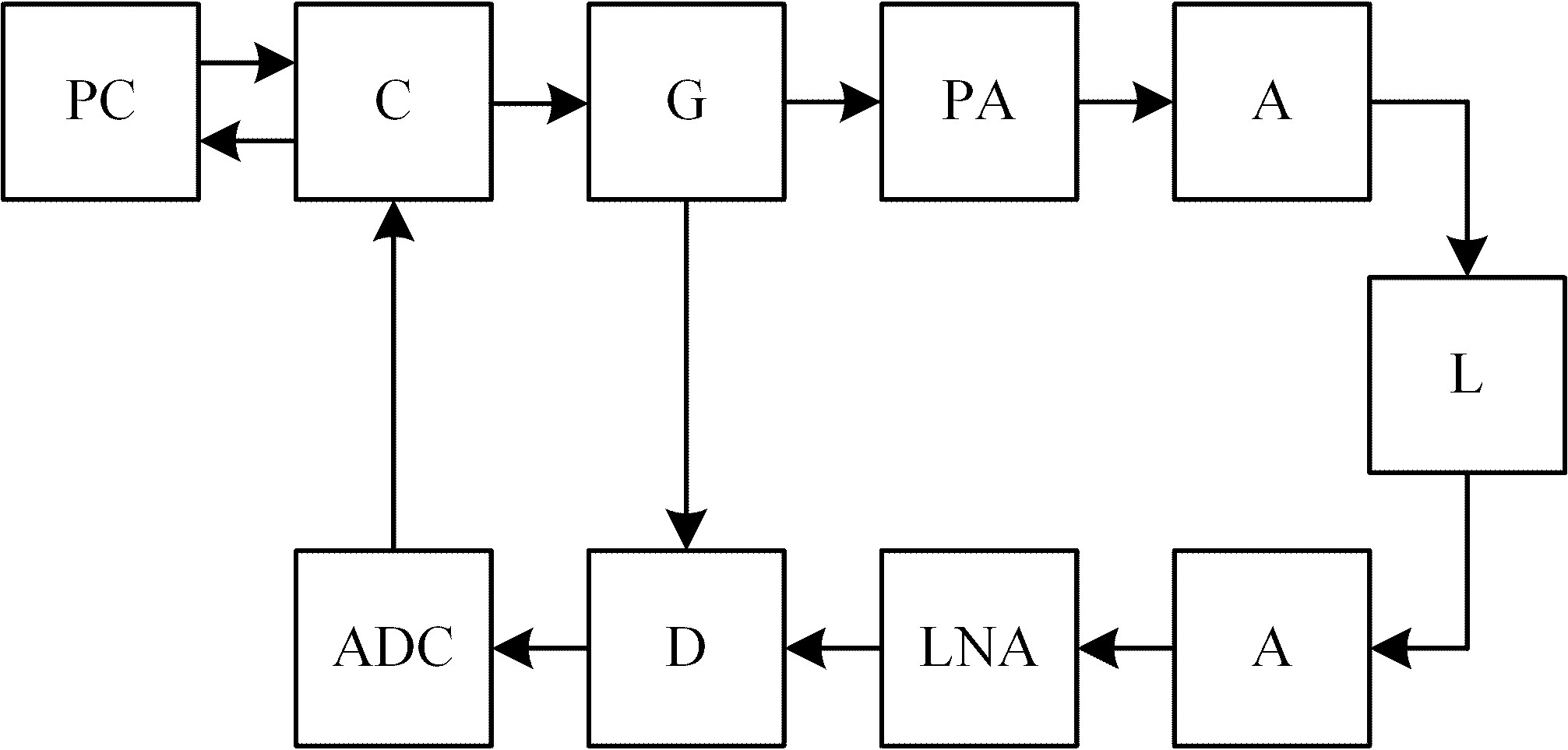
Для реализации метода диагностики бронхиальной астмы и других заболеваний бронхолегочной системы, предложенного авторами в [28, 29] было разработано портативное устройство, упрощённая структурная схема которого приведена на рисунке 1.
Рисунок 1. Структурная схема устройства диагностики бронхиальной астмы
Таким образом, структурная схема устройства диганостики бронхиальной астмы состоит из следующих блоков: компьютер (ПК) (PC), осуществляющий обработку и визуализацию результатов измерений, блок управления (C), который также осуществляет сбор результатов измерений и отправку их на компьютер для обработки, СВЧ-генератор (G), усилитель мощности (PA), передающая антенна (A), приёмная антенна (A), МШУ (LNA), измеритель коэффициента ослабления (D) и АЦП (ADC), грудная клетка пациента или фантом грудной клетки человека (L).
Устройство выполнено следующим образом: СВЧ-генератор выполнен на микросхеме (МС) ADF4350, блок управления выполнен на МС ATMega32, аналого-цифровой преобразователь входит в состав МС ATMega32, оптический датчик положения антенны-аппликатора выполнен на МС ADNS-9500, усилители выполнены на МС ADL5545, антенны-аппликаторы выполнены в виде копланарных аппликаторов волноводного типа [30, 32], измеритель коэффициента усиления выполнен на МС AD8302, для обработки и визуализации результатов измерений может быть использован любой персональный компьютер отечественного или зарубежного производства с установленным соответствующим программным обеспечением.
На рисунке 2 приведена фотографии печатной платы устройства для диагностики заболеваний бронхолегочной системы.
Рисунок 2. Внешний вид печатной платы устройства для диагностики заболеваний бронхолегочной системы
Методика обследования
Процесс проведения обследования осуществляется следующим образом:
- врач-оператор осуществляет подготовку пациента к обследованию;
- врач-оператор осуществляет включение ПК и подключает устройство диагностики к USB порту ПК;
- с помощью клавиатуры ПК в соответствующие окна графического интерфейса вводятся данные о пациенте (паспортные данные, рост, вес возраст, краткую информацию о сопутствующих заболеваниях и прочую необходимую информацию);
- после инициализации устройства диагностики в соответствующем окне графического интерфейса выводится информация о готовности к проведению обследования;
- в процессе проведения обследования в соответствующем окне графического интерфейса выводится вспомогательная информация как в текстовом, так и в графическом виде, что облегчает процедуру проведения обследования;
- врач-оператор осуществляет сканирование грудной клетки пациента с помощью модуля передающей антенны-аппликатора, совмещенной с оптическим датчиком положения;
- после завершения обследования, либо его этапа, врач-оператор отстраняет передающую антенну-аппликатор от поверхности грудной клетки пациента, после чего программное обеспечение осуществляет обработку и визуализацию результатов обследования.
- обработанные результаты обследования выводятся в графическом виде на экран ПК с цветовой индикацией проблемных участков в бронхолёгочной системе обследуемого пациента.
- на основании анализа результатов обследования специальное программное обеспечение формулирует предварительный диагноз и вывод его на экран ПК.
- на основании анализа полученных результатов и предварительного диагноза врач-оператор осуществляет постановку окончательного диагноза, которые в совокупности с необходимыми для дальнейшего наблюдения пациента комментариями сохраняются на жестком диске ПК.
- при необходимости врач-оператор осуществляет вывод результатов обследования на печать.
Описание графического интерфейса пользователя
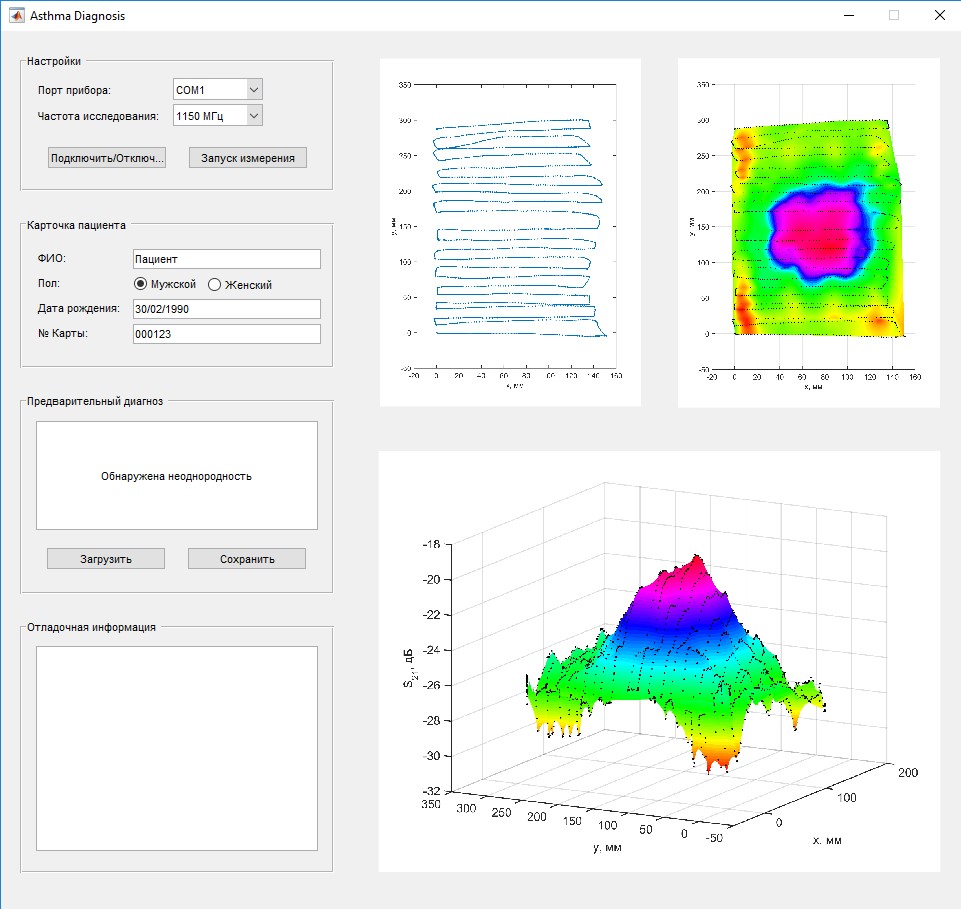
Внешний вид графического интерфейса пользователя приведен на рисунке 3.
Рисунок 3 – Графический интерфейс программы обработки результатов измерений устройства диагностики бронхиальной астмы
Графический интерфейс программы обработки результатов обследования разработан в пакете MATLAB. Разработанная программа обеспечивает настройку и изменение частоты зондирующего СВЧ-сигнала, что позволяет провести обследование пациента на различных частотах и сравнить результаты для более достоверной постановки диагноза. По умолчанию установлена частота, на которой при проведении экспериментальных исследований имела место наибольшая контрастность результатов измерений.
Для удобства работы с результатами измерений в дальнейшем в соответствующие поля графического интерфейса вводится краткая информация о пациенте, что позволяет идентифицировать результаты в дальнейшем. Введенная информация сохраняется на жестком диске персонального компьютера и при необходимости может быть сохранена на внешний носитель вместе с результатами обследования в графическом виде.
В соответствии с разработанным авторами алгоритмом программа обработки результатов обследования осуществляет анализ измеренных данных и формирует предварительный диагноз, который выводится в окне «Предварительный диагноз». Врач, осуществляющий обследование, имеет возможность ввести в этом же поле уточненный диагноз, который будет также сохранен на жесткий диск персонального компьютера.
В поле отладочная информация выводятся вспомогательные уведомления о ходе выполнения измерений и правильности действий оператора. В случае существенной ошибки в действиях оператора будет выведено сообщение о необходимости проведения дополнительных этапов измерений.
В графических окнах программы обработки результатов измерений выводится траектория движения антенны-аппликатора, что позволяет оператору контролировать ход выполнения обследования и предпринимать своевременные корректировки своих действий.
После завершения измерений и поднятия антенны-аппликатора от поверхности тела, программа осуществляет обработку данных, после чего выводит результаты обследования в графическом виде (2D-график и 3D-график), а также формирует предварительный диагноз.
Таким образом, разработанная программа обработки и визуализации результатов обследования в совокупности с графическим интерфейсом пользователя обеспечивают простоту и удобство проведения обследования и анализа его результатов.
Заключение
Таким образом, в настоящей работе представлена практическая реализация устройства для неинвазивной диагностики бронхиальной астмы, а также описание специализированного программного обеспечения и графического интерфейса пользователя, обеспечивающих обработку и визуализацию результатов обследования. Результаты обследования отображаются как в графическом виде, что позволяет врачу-оператору определить локализацию изменений в бронхолегочной системе пациента, так и в виде сформулированного на основе результатов измерений предварительного диагноза.
Работа подготовлена по итогам исследования, проведенного в рамках научного проекта при финансовой поддержке Российского фонда фундаментальных исследований № 16-38-00263 мол_а.
Библиографический список
- National Heart Lung and Blood Institute, NIH (2012, June) What is Asthma? [Online] Available: http://www.nhlbi.nih.gov/health/health-topics/topics/asthma (in Russian).
- N. Celik, R. Gagarin, G. C. Huang, M. F. Iskander, B. W. Berg. Microwave Stethoscope: Development and Benchmarking of a Vital Signs Sensor Using Computer-Controlled Phantoms and Human Studies. IEEE Transactions on Biomedical Engineering, Vol.61, 2014, No. 8, pp. 2341-2349. DOI: 10.1109/TBME.2013.2241763.
- M. A. Cristensen, E. Leitner, B. Levy, B. B. Sathiyamoorthy, D. T. Burke, T. H. Sisson. Breath Sounds Analysis for Asthma Monitoring: A Method for Automated Detection of Flow Events from Tracheal Recordings. 2014 Health Innovations and Point-of-Care Technologies Conference, Seattle, Washington USA, October 8-10, 2014, pp. 331-334. DOI: 10.1109/HIC.2014.7038942.
- A. A. Lebedenko, O. E. Semernik, A. A. Demidova. The method of choice of the bronchodilator drug for the treatment of bronchial asthma in the child during the period of exacerbation of the disease. Patent for the invention RUS 2530658 14.08.2014. (in Russian).
- Семерник О.Е., Демьяненко А.В., Семерник И.В., Лебеденко А.А. Проектирование прибора для диагностики бронхиальной астмы у детей раннего возраста // Сборник научных трудов по итогам международной научно-практической конференции «Актуальные проблемы и достижения в медицине», Самара, Инновационный центр развития образования и науки. 2015. 7 апреля, С. 136-138.
- Neale R. Lange, Daniel P. Schuster. The measurement of lung water. Critical Care, 1999, Vol.3, No.2.
- Liza Rodriguez, Homer Nazeran, Erika Meraz, Elias Estrada, Carlos Rodriguez, Roya Edalatpour. Discriminative Capacity of Impulse Oscillometry in Diagnosis and Treatment of Asthmatic Children. 2013 29th Southern Biomedical Engineering Conference, 2013.-pp. 13-14.
- Clara M. Ionescu, Gerd Vandersteen, Johan Schoukens, Kristine Desager, Robin De Keyser. Measuring Nonlinear Effects in Respiratory Machanics: A Proof of Concept for Prototype Device and Method. IEEE Transactions on Instrumentation and Measurement, 2014, Vol.63, No.1, pp.124-134.
- Pauroosh Kaushal, R.P. Mudhalwadkar. Pellet sensor based asthma detection system using exhaled breath analysis. 2015 International Conference on Industrial Instrumentation and Control (ICIC), College of Engineering Pune, India, May 28-30, 2015, pp. 139-142.
- Keegan Kosasih, Udantha R. Abeyratne, Vinayak Swarnkar, Rina Triasih. Wavelet Augmented Cough Analysis for Rapid Childhood Pneumonia Diagnosis. IEEE Transactions on Biomedical Engineering, 2015, Vol.62, No.4, pp. 1185-1194.
- Feng Yang, Wee Ser, Jufeng Yu, David Chee-Guan Foo, Daniel Poh Shuan, Pow-Li Chia, Jennifer Wong. Lung Water Detection using Acoustic Techniques. 34th Annual International Conference of IEEE EMBS, San Diego, California USA, 28 August - 1 September, 2012, pp.4258-4261.
- K. Kosasih, U.R. Abeyratne, V. Swarnkar. High Frequency Analysis of Cough Sounds in Pediatric Patients with Respiratory Diseases. 34th Annual International Conference of IEEE EMBS, San Diego, California USA, 28 August - 1 September, 2012, pp.5654-5657.
- Mahmood Al-khassaweneh, Susan Bani Mustafa, Faisal Abu-Ekteish. Asthma Attack Monitoring and Diagnosis: A Proposed System. 2012 IEEE EMBS Conference on Biomedical Engineering and Sciences (IECBES), 2012, Dec. 17-19, pp. 763-767.
- S. Ohshimo, T. Sadamori, K. Tanigawa. Innovation in Analysis of Respiratory Sounds. Annals of internal medicine, February 2016, pp. 1.
- R. Nabiev, A. Glazova, V. Olyinik, Li Fellander-Tsai. Portable system for auscultation and lung sound analysis. Studies in health technology and informatics, April 2014, pp. 290-293.
- H. Pasterkamp, C. Carson, D. Daien, Y. Oh. Digital respirosonography. New images of lung sounds. Chest 96(6), January 1990, pp. 1405-1412.
- Benjamin Sanchez, Gerd Vandersteen, Irene Martin, Diego Castillo, Alfons Torrego, Pere J. Riu, Johan Schoukens, Ramon Bragos. In vivo electrical bioimpedance characterization of human lung tissue during the bronchoscopy procedure. A feasibility study. Medical Engineering&Physics, 2013, Vol.35, pp.949-957.
- Khusnul Ain, Deddy Kurniadi, Suprijanto, Oerip Santoso. Lungs Anomaly Detection by Filtered Back Projection Reconstruction Method in Electrical Impedance Tomography. 3rd International Conference on Instrumentation Control and Automation (ICA), Bali, Indonesia, August 28-30, 2013, pp. 133-137.
- S. Zlochiver, M. Arad, M. M. Radai, D. Barak-Shinar, H. Krief, T. Engelman, R. Ben-Yehuda, A. Adunsky, S. Abboud. A portable bio-impedance system for monitoring lung resistivity. Medical Engineering & Physics, 2007, Vol. 29, pp. 93-100.
- Jean-Charles Bolomey. Recent European Developments in Active Microwave Imaging for Industrial, Scientific, and Medical Applications. IEEE Transactions on Microwave Theory and Techniques, 1989, Vol.37, No.12, pp.2109-2117.
- Paul M. Meaney, Keith D. Paulsen, John T. Chang. Near-Field Microwave Imaging of Biologically-based Materials Using a Monopole Transceiver System. IEEE Transactions on Microwave Theory and Techniques, 1998, Vol.46, No.1, pp.31-45.
- H. Hermet. Medical Imaging Using Microwaves and Ultrasound. 16th European Microwave Conference, 1986, pp. 42-52.
- Magdy F. Iskander, Rajnish Maini, Carl H. Durney, David G. Bragg. A Microwave Method for Measuring Changes in Lung Water Content: Numerical Simulation. IEEE Transactions on Biomedical Engineering, 1981, Vol. BME-28, No.12, pp. 797-804.
- S. Ahdi Rezaeieh, A. Zamani, K. S. Bialkowski, A. Mahmoud, A. M. Abbosh. Feasibility of Using Wideband Microwave System for Non-Invasive Detection and Monitoring of Pulmonary Oedema. Scientific Reports, 2015, Vol. 5, pp. 1-11.
- Magdy F. Iskander, Carl H. Durney. Electromagnetic Techniques for Medical Diagnosis: A Review. Proceedings of the IEEE, 1980, Vol. 68, No. 1, pp. 126-132.
- M. F. Iskander, C. H. Durney, D. J. Shoff. Diagnosis of pulmonary edema by a surgically noninvasive microwave technique. Radio Science, 1979, Vol. 14, No. 6S, pp. 265-269.
- Соколова В.С., Климов А.Б., Гасс М.В., Свирин А.А. Прибор для исследования кровенаполнения и вентиляции лёгких. Биомедицинские технологии и радиоэлектроника, 2003 г., – №5, С. 3-7.
- I.V. Semernik, A.V. Dem’yanenko, O.E. Semernik, A.A. Lebedenko. Non-invasive method for bronchopulmonary diseases diagnosis in patients of all ages based on the microwave technologies. 2017 IEEE Conference of Russian Young Researchers in Electrical and Electronic Engineering Proceedings, February 01-03, 2017, St. Petersburg, Russia.
- O. E. Semernik, A. V. Dem’yanenko, I. V. Semernik, A. A. Lebedenko. Radio-Frequency Scanning of the Chest as a Method of Diagnostics for Bronchial Asthma in Children. Izvestiya vysshyh uchebnyh zavedeniy. Fizika [Proceedings of the higher educational institutions. Physics]. Vol. 58, 2015, No. 8/2, pp. 328-330. (in Russian).
- M. F. Iskander, C. H. Durney. An Electromagnetic Energy Coupler for Medical Applications. Proceedings of the IEEE, 1979, Vol. 67, No.10. pp. 1463-1465.
- Nuri Celik, Ruthsenne Gagarin, James Baker, Hyoung-Sun Youn, Magdy F. Iskander. A Noninvasive Microwave Sensor and Signal Processing Technique for Continuous Monitoring of Vital Signs. IEEE Antennas and Wireless Propagation Letters, 2011, Vol. 10, pp. 286-289.